产品介绍
胆汁酸(Bile Acid)是胆固醇代谢的最终产物,是促进脂质吸收的两性分子,生物体的胆汁酸稳态是通过胆汁酸在肝脏和小肠之间的肝肠循环来维持的,其中约95%的胆汁酸在肝肠循环中被有效的重吸收,剩余5%的胆汁酸通过粪便被排出体外。胆汁酸不仅能调节脂质代谢,还能与肠道菌群相互作用,胆汁酸的测定对肝胆疾病,胃肠疾病等的诊断和治疗具有重要的临床意义。百趣生物作为国内质谱检测服务领域的佼佼者,自主研发了一套高通量靶向检测69种胆汁酸的方法,该方法使用同位素内标法进行绝对定量,具有定量准、覆盖广、灵敏度高、可重复性等特点,助力胆汁酸代谢研究。

胆汁酸检测列表
注:共可检测69种胆汁酸类物质
技术优势
◉ 采用同位素内标定量,提高定性定量准确性
◉ 严格的质量控制体系保证数据结果的可靠性
样本要求
植物组织 | 200 mg/sample |
动物及临床组织样本 | 200 mg/sample |
血清、血浆 | 200 μL/sample |
粪便 | 200 mg/sample |
胆汁 | 200 μL/sample |
液氮或-80°C保存;足量干冰运输,避免反复冻融
检测平台

Qtrap 6500+, Sciex
应用方向
◉ 胆汁酸代谢研究
◉ 肝胆疾病发病机理研究
◉ 临床诊断、疗效判断的指标发掘
◉ 饲料添加剂
◉ 家禽生长性能研究
案例应用
英文标题:Lithocholic acid binds TULP3 to activate sirtuins and AMPK to slow down ageing.
发表期刊:nature
影响因子:48.5
研究背景:热量限制(Caloric Restriction, CR)是指在保证生物体基本营养需求的前提下,有计划地减少食物的摄取量的饮食方式,被公认为是能改善健康、抗衰老的非药物饮食干预方式。在多种生物模型中都发现热量限制能够延长寿命。例如在酵母、线虫、果蝇、小鼠等生物中进行的实验表明,长期的热量限制可以让它们的存活时间明显延长。特但是,尚不清楚哪些改变的代谢物是热量限制生理效益的关键。
研究结果:1、作者通过细胞和动物实验,发现了卡路里限制对AMPK激活的信号存在于血清中。接着,研究者通过热灭活血清,去除其中的蛋白,发现CR血清仍具有激活培养细胞中AMPK的能力,而经透析去除小分子代谢物的CR血清则没有这种能力。这说明了卡路里限制后的血清是通过其中的热稳定小分子激活了AMPK。
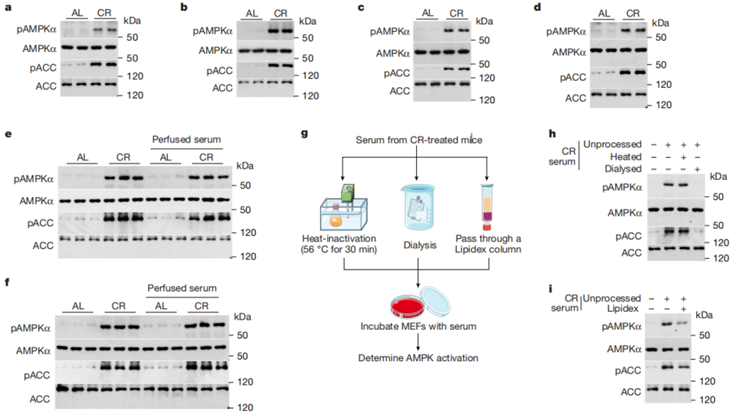
2、研究者们采用LC-MS、GC-MS和毛细管电泳质谱联用(CE-MS)对血清进行了检测。结果发现在测得的代谢物中,卡路里限制极大影响了代谢物水平(695个代谢物,包括341个极性小分子代谢物和354个脂类)。为了进一步探索是哪些化合物影响了AMPK的激活,研究者们首先去除了血清中的脂质,发现仍能引起AMPK的激活,因此,研究者专注于CR后发生改变的341个极性小分子代谢物,并评估单个代谢物激活AMPK的能力。他们参考了已发表的研究来确定用于筛选试验的代谢物浓度,筛选出变化幅度最明显的一组代谢物进行后续的功能验证,最终锁定了石胆酸。

3、研究者在线虫、果蝇和小鼠中验证石胆酸是否能模拟卡路里限制的抗衰和延寿效果。通过喂食石胆酸,发现线虫和果蝇的寿命显著增加,而老年小鼠的肌肉状态也出现了可喜的变化,包括加速肌肉损伤后的再生,握力和跑步能力增强等。总之,本研究确定了LCA是CR诱导的代谢物,能够以AMPK依赖的方式表达CR的作用。












